A Dra. Moema Nenê Santos é médica hematologista dedicada ao diagnóstico, tratamento e cuidado das doenças do sangue e suas comorbidades.
Com consultório em Passo Fundo/RS, alia conhecimento, suporte e compreensão a quem enfrenta as doenças como anemias, leucemias, mielomas, entre outras.
Comprometida com a excelência em cuidados de saúde, realiza atendimentos particulares ou por convênios, dedicando-se incansavelmente para oferecer um serviço de qualidade, focando na melhoria contínua e no bem-estar dos pacientes.
CRM RS 24111 | RQE RS 15345

A hematologia é a área da medicina que estuda todos os componentes relacionados ao sangue: glóbulos vermelhos, glóbulos brancos e plaquetas. Além disso, também se investiga nesta área os órgãos onde o sangue é produzido, como a medula óssea, gânglios linfáticos e o baço.
As células existentes no sangue possuem funções diferentes. Os glóbulos brancos ou leucócitos realizam a defesa do organismo, e doenças relacionadas são investigadas e tratadas pela Hematologia e também em relação as plaquetas que fazem parte coagulação e todo o sistema de coagulação sanguínea bem como os glóbulos vermelhos ou hemácias carregam proteínas para nutrir o corpo. Cada um deles possui uma quantidade considerada saudável no organismo.

Entre as doenças do sangue estão anemias, trombose, hemofilia, doença falciforme, entre outras. Porém, esta especialidade está intimamente ligada à oncologia, pois é ela que faz o diagnóstico e trata os cânceres linfoma, leucemia e mieloma.
A ferritina sérica é um dos exames laboratoriais que deve ser solicitado na prática clínica, e funciona como um marcador do status de ferro. Frequentemente, se os limites máximos são ultrapassados indicando que algo está errado.
Essa talvez seja a maior dúvida e esta afirmação nem sempre está correta ao interpretar um exame de ferritina aumentada. Uma outra importante função da ferritina é se comportar como uma proteína de fase aguda, ou seja, uma proteína que tem sua produção aumentada em situações de “stress” do organismo, como inflamações, infecções, cânceres e outras doenças agudas ou crônicas.
A causa da hiperferritnemia deve ser investigada, pois podemos ter a doença propriamente dita que é a hemocromatose mas podemos ter várias outras doenças que levam a este aumento da dosagem e que necessitam ser investigadas.
Em primeiro lugar é preciso esclarecer que a ferritina em si não é tóxica para o organismo. O que é tóxico para o organismo é o excesso de ferro, portanto pessoas que apresentam ferritina aumentada, mas não apresentam aumento do ferro no organismo e desta forma não se beneficiam da realização de sangrias.
E o que é hemocromatose? Hemocromatose é um conjunto de doenças hereditárias (transmitida geneticamente dos pais para os filhos) em que o organismo perde a capacidade de regular a absorção do ferro, absorvendo-o em excesso. O corpo humano não é capaz de eliminar ferro em excesso, sendo a concentração desse metal no nosso organismo é regulada pela absorção, ou seja: controlamos a quantidade de ferro em nosso corpo absorvendo mais ou menos ferro.
Na hemocromatose hereditária, como consequência de diversos defeitos genéticos distintos, uma substância chamada hepcidina, responsável por reduzir a absorção de ferro no intestino quando este já está em concentrações adequadas no nosso organismo, deixa de ser produzida ou passa a ser produzida em quantidades muito pequenas, de maneira que o ferro passa a ser absorvido de maneira descontrolada e constante. Como resultado, o ferro vai se acumulando lentamente, ao longo de muitos anos, se depositando em órgãos vitais, como o fígado, coração, além de glândulas (pâncreas, testículo em homens e ovários em mulheres) e articulações.
Com o passar dos anos, o excesso de ferro nesses órgãos começa a comprometer o seu funcionamento. A pessoa pode então desenvolver cirrose hepática, insuficiência cardíaca, diabetes, dores articulares e outras complicações. Assim, é necessário fazer este diagnóstico antes que ocorram lesões nesses órgãos.
O diagnóstico, como explicado anteriormente, consiste na detecção e confirmação através de exames complementares bem como da ressonância magnética, de excesso de ferro depositado em determinados órgãos, com o fígado e o coração. Existem exames genéticos que investigam a presença de mutações em um dos genes comumente relacionados à hemocromatose hereditária, o gene HFE. Este gene, porém, não é o único envolvido na origem da hemocromatose e a ausência de mutações nesse gene não exclui o diagnóstico de hemocromatose hereditária. Da mesma forma, uma pessoa pode apresentar alguma mutação do gene HFE e não desenvolver hemocromatose hereditária
A leucemia é um tipo de câncer que tem origem na medula óssea, onde os glóbulos brancos (sistema de defesa) afetados se reproduzem descontroladamente, dando início aos primeiros sintomas. Essa é uma doença hematológica que surge no tutano do osso, onde são formadas as células do sangue. Segundo o Inca, 10,8 mil pessoas são diagnosticadas por ano com a doença.
São várias linhagens celulares que derivam da medula óssea baseadas nos tipos de glóbulos brancos que elas afetam.
As leucemias podem ser do tipo aguda, quando há crescimento rápido de células imaturas, ou crônicas, caracterizadas pelo aumento anormal das células maduras.
Os sintomas se manifestam de muitas formas. A produção de glóbulos brancos normais,
glóbulos vermelhos e plaquetas ficam prejudicadas e podem ocasionar uma série de sinais.
Entre os mais comuns estão:
podem ser causados pela diminuição das plaquetas que leva a riscos hemorrágicos;
Ao apresentar algum desses sintomas, a orientação é que procure atendimento médico. Se
houver a possibilidade de leucemia, a pessoa deve passar por uma avaliação médica
especializada.
Caso seja constatado ser portador de Leucemia, o profissional irá indicar o tratamento adequado que são diferenciados na dependência do tipo de Leucemia e que inclui em alguns casos imunoterapia, quimioterapia, drogas alvo específicas em associação com medicação para controlar as infecções, diminuir risco de hemorragias e, em algumas situações, o transplante de medula óssea e CAR T Cell. A avaliação e o tratamento precisam começar imediatamente após a descoberta da doença.
Linfoma é o nome de um conjunto de cânceres que atacam o sistema responsável por ajudar a combater infecções.
O sistema linfático é composto por órgãos, vasos e tecidos linfáticos e pelos linfonodos, que se distribuem em posições estratégicas do corpo para ajudar na defesa contra infecções. Esse sistema produz e transporta os glóbulos brancos, células que combatem as infecções e participam do sistema imunológico.
O linfoma ocorre quando uma célula normal do sistema linfático sofre mutações, passam a se multiplicar sem parar e se disseminar pelo organismo.
Os diversos tipos de linfomas têm comportamento e grau de agressividade diversos. Eles podem ser divididos em 2 grandes grupos: linfoma de Hodgkin e linfoma não Hodgkin.
Ambos os linfomas apresentam comportamentos, sinais e graus de agressividade diferentes. A principal diferença está na caracterização da célula doente e dentre estes dois grandes grupos existem vários subtipos com caracterizações distintas
Ainda não se sabe o motivo para o surgimento do linfoma de Hodgkin, mas se sabe que é uma doença adquirida, e não hereditária. Alguns linfomas estão relacionados a infecções crônicas (como por HIV e HTLV) que podem predispor à mutação dos linfócitos, células de defesa. Outros podem ocorrer devido a fatores ambientais, como a exposição a produtos químicos. O histórico familiar da doença também está relacionado a um maior risco. Certos tipos acometem mais jovens, mas a maioria atinge mais os idosos. Na maior parte dos casos, não há causa definida.
Presença de linfonodos aumentados (popularmente conhecidos como ínguas) mesmo quando não há nenhuma infecção. Nesse caso, os glóbulos brancos proliferam desordenadamente, gerando o crescimento anormal que formam as chamadas ínguas.
Em geral, os linfonodos infecciosos são dolorosos, ao contrário daqueles presentes nos linfomas, que se apresentam como caroços indolores. Essas ínguas aparecem com mais frequência no pescoço, nas axilas e na virilha. Outros sintomas menos específicos incluem:
Quando há suspeita de linfoma, o paciente deve ser submetido a uma biópsia do gânglio alterado ou doente (preferencialmente, com coleta do gânglio inteiro), que será analisado por um patologista especializado e são realizados vários marcadores celulares para estabelecer qual tipo de Linfoma. É importante que o exame seja feito em um centro de referência, pois existem muitos subtipos de linfoma e é fundamental diagnosticar de forma precisa.
Feito o diagnóstico, o próximo passo é o estadiamento, para identificar outras áreas possivelmente acometidas pelo câncer. Também são pedidos exames de imagem para auxiliar no diagnóstico, dependendo de cada tipo como PET scan, tomografias ressonâncias exames de sangue, sorologias virais, eco cardiograma etc, enfim são vários os exames para avaliar a doença, mas também a performance clínica do paciente e auxiliar no melhor tipo de tratamento.
O tratamento mais usado é a poliquimioterapia muitas vezes associadas a imunoterapia, alguns pacientes necessitam tratamentos específicos como radioterapia, transplante de medula óssea, anticorpos monoclonais bi específicos ou mesmo terapia celular avançada com CAR T cell na dependência do quadro clinico, enfim o tratamento é diferenciado para cada tipo de Linfoma.
É um tipo de câncer que se desenvolve na medula óssea devido ao crescimento descontrolado dos plasmócitos, uma das famílias de glóbulos brancos. A doença representa de doença representa de 1 a 2% de todos os cânceres e 15% dos tumores hematológicos.
O mieloma múltiplo, ou apenas mieloma, tem início na medula óssea, quando ocorre um defeito celular. No momento em que os linfócitos B, um tipo de célula de defesa do nosso corpo, se diferenciam e se tornam plasmócitos, ocorre então uma mutação, ou seja, um erro em um ou mais de seus genes, que devido a esse erro, passam a produzir plasmócitos anormais, doentes.
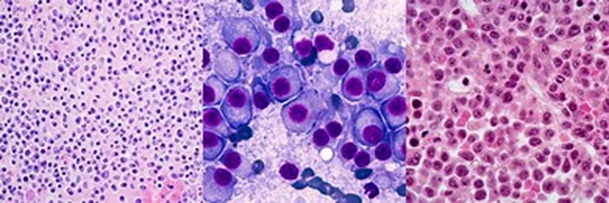
Células plasmocitárias vistas no sangue, mielograma (aspirado de medula óssea) e na medula óssea (fábrica das células do sangue localizada no interior dos ossos).
Ao desconfiar que pode ser um mieloma múltiplo, outros procedimentos indicados são a eletroforese de proteína e a imunofixação de proteína. Ambos são realizados por meio de coletas de sangue e urina, com o objetivo de encontrar a proteína M no sangue do paciente.
Também é possível que sejam solicitados exames como a radiografia óssea, a tomografia computadorizada, o PET Scan e a ressonância magnética. Estes exames têm como objetivo de verificar se existem alterações nos ossos.
O médico também solicitará exames de medula óssea, como aspirado de medula óssea com seus marcadores celulares, citogenéticos e moleculares será retirado um fragmento do osso da bacia. Os exames medulares e o fragmento medular da biópsia serão analisados em laboratórios específicos, com a finalidade de quantificar e qualificar os plasmócitos presentes.
Os tratamentos atualmente são inúmeros; quimioterapia, bifosfonados, imunoterapia monoclonal, anticorpos biespecíficos, transplante de medula, Car T Cell. Com os avanços da ciência, hoje existem importantes opções para o tratamento do mieloma múltiplo, que possibilitam ao paciente viver bem e com qualidade e informando-se sempre sobre os possíveis efeitos colaterais e suas indicações adequadas.
A Policitemia consiste em um aumento das células sanguíneas, especialmente dos glóbulos vermelhos (eritrocitose).
Esse aumento faz com que o sangue fique mais grosso e, por consequência, tenha mais dificuldade para se transportar pelo corpo e chegar aos órgãos. Ela pode ser:
Policitemia primária, também chamada de policitemia vera, que é uma doença genética, medular, caracterizada pela produção anormal de células sanguíneas;
Policitemia secundária, que acontece devido a várias situações como doenças infecciosas, inflamatórias, renais pulmonares, uso de medicamentos, hormônios, andrógenos como testosterona e que muitas vezes podem levar ao aumento não só do número de hemácias, mas também de outros parâmetros laboratoriais.
A policitemia muitas vezes é silenciosa e pode não apresentar sintomas. Mas apesar disso, pessoas que possuem a policitemia têm mais riscos de ter um acidente vascular cerebral, embolia pulmonar ou até mesmo um infarto no miocárdio, o que faz com que a doença se torne ainda mais perigosa.
A condição é frequentemente diagnosticada nos exames de sangue e os sintomas são vários e também podem ser decorrentes de outras patologias, mas eles podem incluir:
Pele com coceira, chamada de “prurido”, especialmente após banhos quentes; dor de cabeça; suor excessivo; visão turva, visão dupla , zumbido nos ouvidos; fadiga; falta de ar; tontura, sangramento excessivo ou hematomas; pele avermelhada; dormência, formigamento ou sensação de queimação nos pés; dor nas articulações causada pela gota. Está é uma doença do sangue que exige cuidado médico especializado e investigação adequada.
Púrpura é uma condição que faz com que apareçam manchas vermelhas na pele derivadas do acúmulo de sangue embaixo desta, podendo ser secundária a alterações da coagulação pelas plaquetas baixas, outras são de origem vascular ou mesmo por doenças da pele, ou seja cutâneas. A causa do surgimento das púrpuras e a intensidade com a qual ela se manifesta também determinam o tipo de tratamento e se este é necessário. Existem vários tipos de púrpuras. As principais Purpuras de origem hematológica, ou seja, por alterações de doenças do sangue são:
Este tipo de púrpura é uma doença autoimune e sua principal característica é a diminuição do número de plaquetas no sangue. Isso vai comprometendo a coagulação e formando pequenas manchas vermelhas na pele, além de sangramento nasal. O diagnóstico deve pode ser feito através do exame de sangue com exames complementares.
O tratamento da PTI vai variar de acordo com a intensidade dos sintomas. Algumas das opções são medicamentos que agem na atuação do sistema imune, além de injeção de imunoglobulinas ou demais medicamentos que estimulem a medula óssea na produção de plaquetas.
Trata-se de um tipo raro de púrpura que acomete as pessoas, geralmente, na faixa dos 20 aos 40 anos de idade. Sua principal característica é o aumento da agregação plaquetária, rompendo as hemácias pela formação de trombos. É importante que esse tipo de púrpura seja rapidamente identificado e tratado.
O tratamento para a PTT pode se dar através da plasmaférese, que é como se fosse uma filtragem do sangue para eliminar o excesso de anticorpos que pode estar comprometendo a circulação do sangue.
Essa púrpura é mais comum nos recém-nascidos quando estes possuem alguma deficiência de proteínas que auxiliam na coagulação. Ou seja, é mais fácil ocorrer a formação de coágulos que dificultam a circulação do sangue. As manchas vermelhas que surgem na pele devido a esse processo podem ficar pretas por conta da morte das células.
Em adultos, esse tipo de púrpura pode ser causado por infecções virais, bacterianas, ou parasitárias. O tratamento pode consistir na causa da doença de base ou mesmo na ingestão da proteína da coagulação que está ausente no sangue sob orientação médica.
Como o nome diz, esse tipo de púrpura acomete pessoas com, ou acima de 65 anos. Caracteriza-se por manchas arroxeadas no dorso, nas mãos, nos punhos e nos antebraços. Isso se dá devido ao envelhecimento da pele. A púrpura senil não apresenta nenhum risco para a saude do portador, logo, não precisa ser tratada.
Porém, se o indivíduo se sentir esteticamente incomodado com as manchas, pode utilizar cremes ou pomadas que contenham vitamina K em sua composição, sempre indicados por dermatologista.
 A TROMBOFILIA é a predisposição para formação de trombo ou coágulos que podem obstruir os vasos do nosso organismo, desencadeando quadros de tromboses, AVC, infartos, embolia pulmonar entre outros. Durante a gestação, existem alguns fatores que devem ser avaliados neste sentido como em gestantes que já tiveram história de perdas fetais, histórico pessoal ou familiar de tromboses ou quadros isquêmicos, alterações vasculares placentárias entre outros.
A TROMBOFILIA é a predisposição para formação de trombo ou coágulos que podem obstruir os vasos do nosso organismo, desencadeando quadros de tromboses, AVC, infartos, embolia pulmonar entre outros. Durante a gestação, existem alguns fatores que devem ser avaliados neste sentido como em gestantes que já tiveram história de perdas fetais, histórico pessoal ou familiar de tromboses ou quadros isquêmicos, alterações vasculares placentárias entre outros.
Pacientes que já tiveram episódios de trombose em algum momento da vida, apresentam mais chances de desenvolver essa condição. Daí a importância de informar todo o seu histórico clínico e hereditário para o seu médico.
Porém existem fatores que aumentam os riscos de trombose que são considerados fatores ambientais dentre eles estão o uso de hormônios, cirurgias de longa duração sem prevenção, alguns medicamentos, imobilização, viagens aéreas prolongadas, obesidade tabagismo, Diabete Mellitus, câncer, doenças autoimunes etc. A gestação por si só é um fator de aumento de alteração do estado da coagulação seja pelas alterações hormonais e alteração dos fatores de coagulação, também por alterações vasculares e anatómica com compressão de alguns vasos e estase de grandes vasos durante este período.
Existem vários tipos de trombofilias e que podem estar associadas a fatores hereditários ou adquiridos.
Dentre os fatores adquiridos um dos mais comuns tem sido a doença conhecida como a Síndrome do anticorpo antifosfolipideo é uma doença autoimune na qual o paciente tem auto anticorpos contra as proteínas ligadas aos fosfolipídios que estão presentes na membrana das células e aumentam a coagulação dentro dos vasos.
Alguns fatores que aumentam a nossa coagulação, ou de forma contrária, que a diminuem podem estar alterados na trombofilia e esta situação pode acontecer durante a vida (adquirida) ou ser herdada de forma familiar (hereditária).
Fatores genéticos podem ser transmitidos de forma familiar, algumas mutações levam a alterações no estado da coagulação do sangue e desta forma devem ser investigados quando há uma história familiar presente. De forma importante relatos da família devem ser avaliados pelo médico ou quando o paciente apresentou um quadro tromboembólico quando ainda jovem, como AVC, infarto, embolia pulmonar etc. ou de forma repetitiva há uma manifestação de trombose, ou tromboembolismo em locais não usuais.
A devida atenção deve ser feita a quadros de manifestações tromboembólicas pois também pode estar associada a outras doenças e relacionadas a quadros que necessitem uma investigação mais completa e talvez um tratamento mais prolongado.

hematologista.moemanenesantos